Papiloamele de pe gât sunt una dintre manifestările unei boli infecțioase cauzate de papilomavirusul uman. Ele aparțin formațiunilor benigne ale pielii.
Cauzele papiloamelor pe gât
Există un motiv etiologic pentru care papiloamele încep să crească pe gât sau în orice altă zonă a corpului uman - infecția cu papilomavirus uman (papillomavirus, HPV), care reprezintă familia Papovaviridae. Există mai mult de 100 de serotipuri ale acestui agent patogen, fiecare dintre acestea fiind responsabil pentru apariția unui tablou clinic diferit al bolii (papilom, condiloame, negi - aceste concepte sunt sinonime, diferite nume sunt asociate cu particularitățile de localizare într-o anumită zonă).
Principalele căi de transmitere sunt prin contactul casnic și contactul sexual (condiloamele zonei perianale). Virusul este capabil să pătrundă în piele numai în prezența microleziunilor sau a rănilor deschise; în alte cazuri, nu este capabil să pătrundă în bariera protectoare a pielii.
Informații despre agent patogen
- Are o prevalență ridicată indiferent de sex (cu toate acestea, apare la femei ceva mai des decât la bărbați), vârstă sau regiune (conform unor date, 2/3 din planetă este infectată cu acest virus).
- Conține ADN dublu catenar, circular, răsucit, care se poate integra în genomul uman.
- Infecția cu unele tulpini este asociată cu un risc carcinogen ridicat, mai ales în cazul vătămării permanente. Papiloamele de pe gât sunt cauzate de tulpini non-oncogene ale virusului.
- În timpul procesului de divizare, virusul trece prin două etape principale. În prima etapă, este în formă episomală (liberă) și în aceeași perioadă are loc diviziunea principală a particulei virale. Această fază este reversibilă (remisiunea pe termen lung are loc după tratament). În a doua etapă - integrativă -, virusul este implantat în genomul celular (primul pas către degenerarea celulară și formarea unui neoplasm malign). Prima etapă este trecătoare și trece relativ repede, iar a doua este latentă și explică existența purtătorilor.
- Este afectat stratul bazal al epidermei, unde are loc replicarea virusului. În straturile rămase, agentul patogen poate persista, dar nu se poate diviza. Cu condiția ca virusul să fie în stratul germinativ, pe măsură ce crește, diferențierea normală a celulelor tuturor straturilor acestei zone este perturbată, tulburările sunt deosebit de puternice la nivelul stratului spinos.
- Are o tendință de transport asimptomatic pe termen lung în organism (de la câteva luni până la un an). Rareori este posibil să se identifice momentul specific al infecției - acesta este motivul pentru care tratamentul începe în perioada de manifestări clinice intense, și nu la primele semne vagi.
- Pentru prevenirea infecției, se folosesc vaccinuri bivalente și cvadrivalente, care sunt deosebit de eficiente împotriva celor mai oncogene tulpini 16 și 18.
Factori predispozanți
- Nerespectarea regulilor de igienă. Deoarece virusul este capabil să mențină o activitate vitală în mediul extern pentru o lungă perioadă de timp, este necesar să respectați cu atenție regulile de igienă personală atunci când vizitați locuri publice (piscina, saună, sală de sport).
- Leziuni traumatice ale pielii. Microfisurile sau zgârieturile în piele (de exemplu, cauzate de frecarea gâtului cu gulerul cămășii) sunt suficiente pentru ca virusul să pătrundă.
- Disfuncția sistemului imunitar. Cu imunodeficiențe de orice origine, apar condiții favorabile pentru dezvoltarea oricăror infecții. De exemplu, răcelile frecvente și bolile infecțioase duc la slăbirea imunitații și la apariția de papiloame pe piele.
- Autoinfecție prin zgârierea pielii.
- Încălcări sistematice ale stilului de viață (stres, lipsă de activitate fizică, alimentație nesănătoasă). Acești factori afectează funcționarea tuturor proceselor metabolice din organism și conduc la o scădere a funcției de barieră a pielii.
- Factorii de mediu care influențează reducerea apărării organismului (hipotermie, expunere excesivă la ultraviolete).
Manifestări externe ale bolii
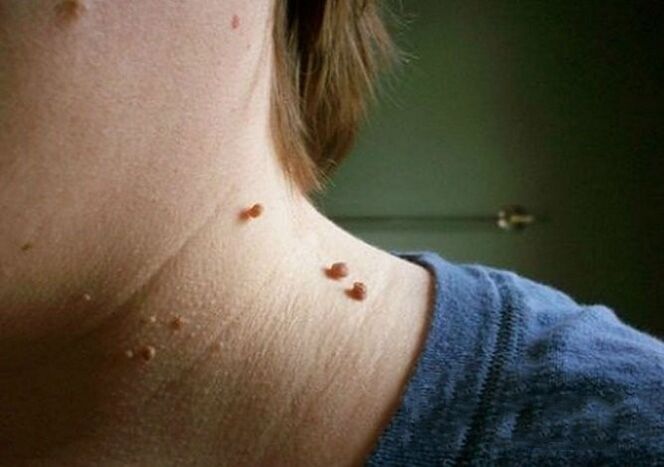
Papiloamele cervicale din fotografie arată astfel:
- Creșterea este cel mai adesea situată pe o bază largă și iese semnificativ deasupra suprafeței pielii. Mai rar, baza papilomului este reprezentată de o tulpină subțire (în acest caz, formațiunea ia o poziție suspendată). În a doua opțiune, riscul de rănire este mult mai mare.
- Granițele educației sunt netede și clare.
- Culoarea nu diferă de pielea din jur. În cazuri rare, țesutul adiacent poate fi puțin mai palid sau mai întunecat.
- Suprafața este adesea plană și netedă. Uneori sunt posibile creșteri în partea superioară a papilomului, ceea ce face ca suprafața acestuia să fie nervură.
- Diametrul variază foarte mult - de la 1-3 mm la câțiva centimetri (papiloamele cu diametru mic sunt mai frecvente).
- Localizare pe orice zonă a gâtului (spate, lateral, față). Uneori este implicată o față.
De regulă, există multe leziuni situate de-a lungul pliurilor pielii.
În cazuri foarte rare, papiloamele de pe gât pot deveni maligne, adică degenerează într-o tumoare de piele. Acest lucru poate apărea ca urmare a infecției cu o tulpină oncogenă de HPV.
Semnele care pot indica degenerare malignă sunt următoarele:
- schimbarea și eterogenitatea culorii (polimorfism);
- modificarea graniței (neclaritate, pierderea clarității);
- apariția asimetriei (când se trag o linie prin mijlocul condiționat al formațiunii, este imposibil să se obțină două jumătăți egale);
- creștere intensivă;
- sângerare sau ulcerație (un semn nespecific, deoarece este tipic și pentru traumatismele simple ale unui neoplasm);
- mâncărime, arsură, exfoliere;
- se formează ecrane (formațiuni mici în jurul celei centrale).
Apariția unor astfel de semne nu înseamnă neapărat degenerarea papilomului, dar înseamnă că este necesar să consultați un medic și să faceți un diagnostic diferențial, aflând dacă este vorba de o aluniță inflamată obișnuită sau de cancer de piele.
Cum să scapi de papiloamele de pe gât
Tratamentul papiloamelor de pe gât se efectuează numai într-o manieră cuprinzătoare, cu un efect simultan asupra concentrării patologice asupra pielii și asupra agentului patogen însuși din sânge.
Puteți lupta în mai multe moduri:
| Metoda |
Descriere |
| Metode de medicație |
Utilizarea citostaticelor și imunomodulatoarelor are scopul de a suprima replicarea agentului viral în zona afectată și de a reduce concentrația acestuia în sânge. Unele medicamente (keratolitice) sunt aplicate local direct pentru a distruge creșterea pielii (cauterizează și provoacă necroză tisulară). |
| Metode fizice |
Criodistrucție, terapie cu laser, electrocoagulare. Scopul este de a scăpa de papiloamele de pe gât și alte părți ale corpului. Aceste metode fac posibilă restabilirea aspectului estetic al zonelor deschise și îndepărtarea rezervorului viral - tumoarea pielii în sine, dar nu elimină complet virusul din organism. |
| Terapie combinată |
Combină cele două opțiuni anterioare și, prin urmare, este cel mai eficient. |
Tratarea papiloamelor cu remedii populare de casă (suc de celandină, de exemplu) este ineficientă și adesea periculoasă; în orice caz, o condiție necesară este consultarea unui medic.
Metode fizice de distrugere
Este posibil să se reducă eficient formațiunile folosind următoarele metode fizice:
| Metoda |
Descriere |
| Expunerea locală la soluții acide concentrate |
Se folosește o soluție de 1,5% cloropropionat de zinc în acid 2-clorpropionic 50%, o combinație de acizi azotic, acetic, oxalic, lactic și azotat de cupru trihidrat etc. Procedura este efectuată în ambulatoriu de către un specialist (dermatovenerolog, cosmetolog) cu respectarea regulilor chirurgicale. Produsul se aplică punctual cu o spatulă până când culoarea formării se schimbă într-o culoare mai deschisă (de îndată ce se întâmplă acest lucru, aplicarea ulterioară trebuie oprită imediat). Pentru a vindeca complet papilomul, în medie, trebuie să faceți 1-2 tratamente. |
| Electrocoagularea |
Folosind un cuțit electric special, se efectuează o excizie țintită a formațiunilor fără a afecta țesuturile subiacente (există un impact minim asupra celulelor sănătoase ale pielii). Metoda este cea mai convenabilă atunci când formațiunea are o tulpină lungă și dimensiuni mici. |
| Criodistrucție |
Leziunea este expusă la azot lichid; temperatura ultra-scăzută duce la necroză tisulară. Este bine să îndepărtați în acest fel formațiunile cu bază largă. Durata de acțiune a azotului este selectată de un specialist (1-5 minute). După cauterizare, se formează o arsură care se vindecă în medie în 10 zile. |
| Îndepărtarea cu laser |
Cea mai modernă și mai delicată abordare, permițându-vă să eliminați formațiunile din locuri proeminente, cum ar fi gâtul. Are cele mai pozitive recenzii. Folosind un ghid luminos, leziunea este expusă timp de 5 secunde până la 3 minute în mod continuu. Perioada de vindecare este mult mai scurtă decât alte metode (5-7 zile). Tehnica este asociată cu traume minime ale țesuturilor din jur datorită preciziei ridicate a impactului. |
| Îndepărtarea chirurgicală clasică (excizia cu bisturiul) |
Este folosit extrem de rar, doar pentru leziuni mari sau suspectate de malignitate. Motivul este că leziunile sunt adesea multiple, împrăștiate în jurul gâtului și prea mici pentru excizie; în plus, după excizia chirurgicală, pot rămâne cicatrici, care creează ele însele un defect cosmetic. |




















